
Hidratação na prevenção de cálculo renal: o que o mais novo estudo do Lancet trouxe de evidências?

Impacto clínico da nefrolitíase nos transplantados renais

Hidroclorotiazida na nefrolitíase: devemos parar o uso?
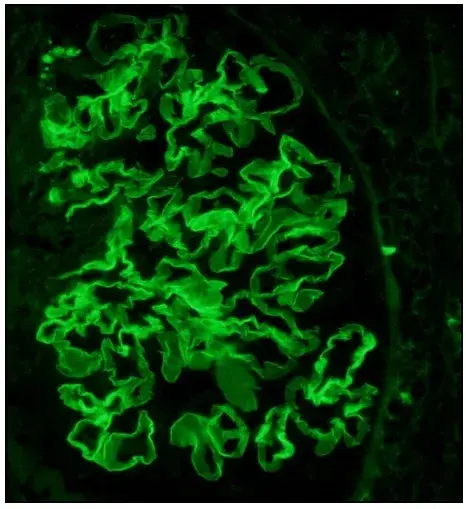
IRA, fadiga e sedimento urinário ativo

As 6 Recomendações Nível A da nova Diretriz Brasileira de Nefrolitíase que você não pode deixar de saber!
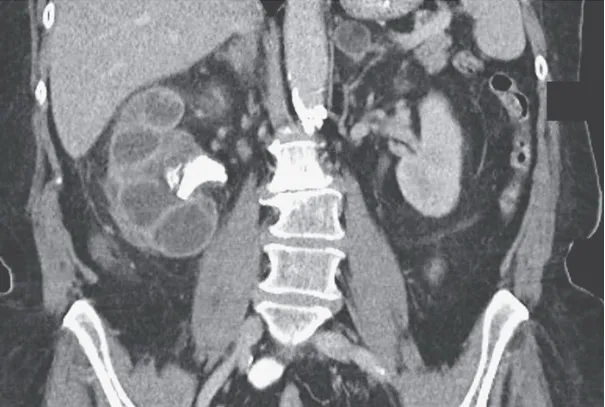
Sinal da “Pata de Urso”
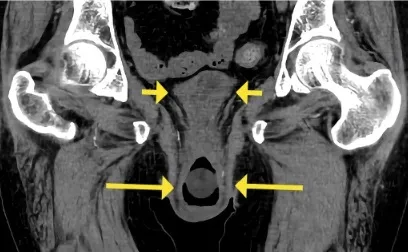
Prolapso uterino causando IRA pós renal
## Caso clínico
Paciente de 38 anos, recorrente formador de cálculos, chega com urina de 24h mostrando volume de 1,4 L.
Você orienta: **"Precisamos aumentar isso para pelo menos 2–2,5 L/dia."**
Ele responde: **"Doutor, eu tento… mas não consigo manter."**
Agora pense: **Será que o problema é a recomendação… ou a capacidade de implementá-la?**
## Metodologia — vamos entender o que realmente foi testado
Aqui está o ponto mais importante do paper.
**Esse não é um estudo sobre fisiologia da hidratação. É um estudo sobre adesão comportamental à hidratação.**
### Desenho do estudo
- Ensaio clínico randomizado (RCT)
- 6 centros acadêmicos nos EUA
- N = 1658 pacientes
- Seguimento: ~2 anos
**População:**
- História de cálculo urinário
- Baixo volume urinário (<2 L/dia em adultos)
- 66% já eram formadores recorrentes
- População de risco real (não "idealizada")
### Randomização
- 1:1
- Estratificada por idade (adulto vs adolescente) e primeiro episódio vs recorrente
Isso ajuda a equilibrar risco basal entre os grupos.
### Intervenção (aqui está o coração do estudo)
Não foi só "beber mais água". Foi um **pacote completo:**
- Prescrição individual de ingestão hídrica
- Meta baseada em volume urinário
- Garrafa inteligente (monitoramento diário)
- Incentivo financeiro para adesão
- Coaching comportamental (structured problem solving)
Isso representa o **máximo esforço possível** para mudar comportamento na vida real.
### Grupo controle
- Cuidados habituais baseados em diretrizes
- Também recebeu garrafa inteligente
Isso é importante: o controle **não era "negligente"** — era guideline-based care.
## Desfechos — o que eles realmente mediram?
### Desfecho primário
**Recorrência sintomática de cálculo**, definida como:
- Passagem de cálculo OU
- Procedimento urológico
Ou seja: **desfecho clínico relevante.**
### Desfechos secundários
- Volume urinário de 24h
- Formação de novos cálculos
- Crescimento de cálculos
- Desfecho composto (recorrência + novos + crescimento)
- Sintomas urinários
- Segurança (hiponatremia)
## Resultados
### O estudo conseguiu mudar comportamento?
**Sim… mas pouco.**
- Diferença média ≈ 300 mL/dia
- Grupo intervenção maior que controle em todos os tempos
Volume urinário médio ao longo do seguimento. A intervenção aumentou significativamente a diurese em comparação ao controle, porém com diferença modesta (~300 mL/dia no início), sem atingir consistentemente a meta recomendada de >2–2,5 L/dia.
**Ponto crítico:** ambos os grupos permaneceram abaixo da meta ideal.
### O estudo reduziu recorrência?
**Não.**
- HR 0.96 (IC 95% 0.77–1.20)
- Sem diferença significativa
Curvas de Kaplan-Meier demonstrando a probabilidade de recorrência sintomática de cálculos ao longo de 2 anos, sem diferença significativa entre os grupos.
### Outros achados
- Mais sintomas urinários no grupo intervenção (frequência, noctúria)
- Hiponatremia assintomática mais frequente (1% vs <1%)
- Nenhuma hiponatremia grave
## Limitações — aqui está o verdadeiro aprendizado
Essa é a parte **mais importante** do paper.
### 1. O estudo não atingiu o "alvo fisiológico"
Podemos concluir que hidratação não funciona? **Não.** Porque:
- Meta recomendada: >2–2,5 L/dia
- Estudo: média ficou ~1,6–1,8 L
Ou seja: eles **não testaram o efeito de atingir a meta** — testaram o efeito de aumentar um pouco.
### 2. Diferença pequena entre grupos
~300 mL/dia — isso é suficiente para reduzir supersaturação urinária? **Provavelmente não de forma robusta.**
### 3. "Contaminação" do grupo controle
- Também recebeu orientação
- Também aumentou diurese
Isso **reduz o contraste** entre grupos.
### 4. Estudo de comportamento (não de eficácia biológica pura)
O verdadeiro teste foi: **"Conseguimos fazer o paciente mudar hábito de forma sustentada?"**
E a resposta foi: **dificilmente.**
### 5. População selecionada
- Excluiu pacientes com TFGe <30
- Excluiu causas específicas de cálculo
- Generalização limitada
## Interpretação correta
**Esse estudo NÃO invalida a fisiologia clássica.** Ele mostra que existe um **gap enorme entre recomendação e implementação.**
### O que isso muda no seu consultório?
Pergunta direta: **Você está prescrevendo água… ou está estruturando adesão?**
- Prescrever é fácil
- Sustentar comportamento é difícil
## Mensagem final do NefroAtual
- O estudo **não mostrou que água não funciona**
- Mostrou que **não conseguimos fazer o paciente beber água suficiente por tempo suficiente**
- A verdadeira intervenção necessária não é só hídrica — **é comportamental**
**E aí…** Você acha que seus pacientes realmente atingem a meta de diurese… ou você também está tratando um número que raramente é alcançado na vida real?
## **Referência:**
Desai AC et al. Prevention of urinary stones with hydration: a randomized clinical trial. *The Lancet*, 2026.
