[Doenca_Hepatica_Disfuncao_Metabolica.mp3](https://firebasestorage.googleapis.com/v0/b/nefroatual.appspot.com/o/posts-media%2F1772640859913-doenca_hepatica_disfuncao_metabolica.mp3?alt=media&token=6e24b67b-ea49-40fb-a6e7-ca8677c693d8 "Doenca_Hepatica_Disfuncao_Metabolica.mp3")
A **MASLD (metabolic dysfunction–associated steatotic liver disease)** tornou-se a principal causa de doença hepática crônica globalmente, ultrapassando hepatites virais. A transição da nomenclatura NAFLD/NASH para MASLD/MASH reforça o papel central da disfunção metabólica (obesidade, DM2, dislipidemia, resistência insulínica) como eixo da doença. Reconhecer precocemente esses pacientes é crucial para prevenir progressão para cirrose, HCC e complicações cardiovasculares — que continuam sendo a principal causa de morte nesses pacientes.
📚 **Referência**: Targher G, N Engl J Med. 2025;393:683-98. [**[link](https://www.nejm.org/doi/10.1056/NEJMra2412865?url_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub%20%200pubmed)**] 🔗
**Estratificação de Risco: Papel do Nefrologista, FIB-4 e Elastografia**
O rastreamento sistemático deve ser incorporado ao cuidado de pacientes de risco — especialmente aqueles acompanhados por nefrologistas, que frequentemente apresentam DM2, síndrome metabólica (critérios abaixo) e DRC.
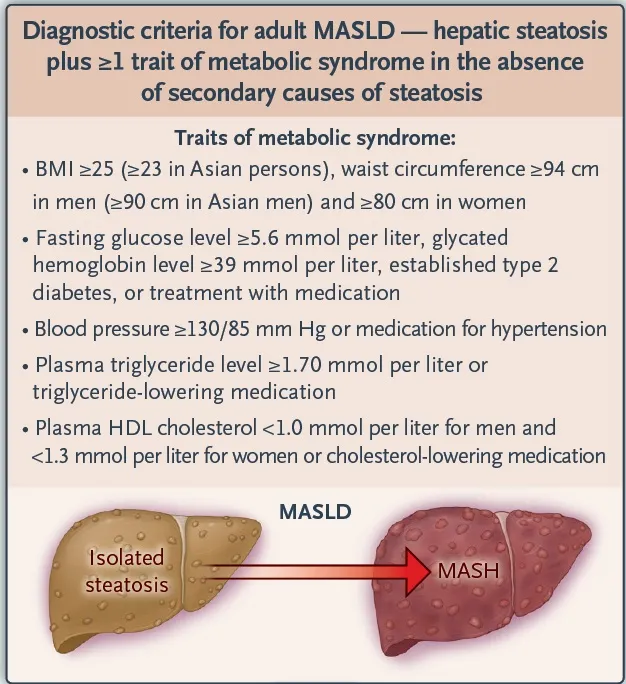
**Por que estratificar?**
• Apenas parte dos pacientes com esteatose evoluirá para fibrose avançada.
• Identificação precoce dos pacientes com MASH de risco (fibrose ≥F2) permite intervenção antes de cirrose e melhora de desfechos renais e cardiovasculares.
**Como estratificar?**
•** FIB-4:** cálculo simples com idade, AST, ALT e plaquetas.
< 1,3 → baixo risco: seguimento clínico e reavaliação em 1–3 anos.
1,3–2,67 → risco intermediário: solicitar elastografia ou biomarcadores séricos.
> 2,67 → alto risco: encaminhar para especialista e considerar início precoce de terapia.
• **Elastografia Hepática** (VCTE): rigidez ≥8 kPa sugere fibrose significativa e reforça intervenção.
Essa abordagem sequencial é custo-efetiva, evita biópsias desnecessárias e deve ser implementada tanto em consultórios de hepatologia quanto na nefrologia.
**Tratamento: Novos Paradigmas**
As recomendações para manejo de MASLD/MASH mudaram significativamente nos últimos anos:
**Mudança de Estilo de Vida**
• Perda de peso ≥10% continua sendo a intervenção mais efetiva, capaz de induzir regressão de fibrose.
• Dieta mediterrânea e exercício regular são o padrão-ouro, agora recomendados inclusive como parte do manejo integrado de risco CV e renal.
**Novas Farmacoterapias**
• Resmetirom: primeiro fármaco aprovado (FDA 2024) para MASH F1–F3; melhora histologia, reduz LDL e triglicerídeos, sem piorar glicemia.
•** Agonistas GLP-1** (semaglutida 2,4 mg/sem): mostraram taxas de resolução de MASH >60% e reduções expressivas de peso (~13%), com impacto potencial em eventos cardiovasculares.
• Tirzepatida e Survodutide: duplos agonistas (GLP-1/GIP ou GLP-1/glucagon) que trazem nova fronteira para pacientes com obesidade importante e fibrose avançada, combinando controle glicêmico, perda de peso e melhora histológica.
• Lanifibranor: pan-PPAR com efeito antifibrótico, opção em casos selecionados, apesar de ganho ponderal.
• Vitamina E e Pioglitazona: agora reservadas para casos selecionados (não cirróticos, sem DM no caso da Vitamina E) — papel menos central nas diretrizes recentes.
**Mensagem Final**
Com ferramentas acessíveis (FIB-4 + elastografia) e terapias direcionadas à fisiopatologia da doença, o manejo de MASLD/MASH entrou em uma nova era. O nefrologista tem papel estratégico para rastrear e estratificar risco em pacientes com comorbidades metabólicas e renais, permitindo tratamento precoce. As mudanças recentes no arsenal terapêutico — com drogas como resmetirom, GLP-1 e tirzepatida — abrem a possibilidade real de regredir fibrose, reduzir eventos cardiovasculares e proteger o rim, transformando a história natural da doença.