
Análogos GLP-1 , Obesidade e DRC: o que muda para o nefrologista?

Hiperlipidemia na Nefropatia Membranosa: Um novo olhar que impacta no tratamento

Vacinação na DRC: o cuidado preventivo que a Nefrologia ainda terceiriza demais

Depressão na DRC: como diagnosticar melhor e tratar sem cair nas armadilhas do dia a dia

Doença linfoproliferativa (PTLD) no transplante renal: 10 pontos que mudam a conduta

Doença de Parkinson e declínio da função renal: uma associação que clínicos e nefrologistas precisam conhecer!

Índice de glomerulos normais na vasculite ANCA: uma ferramenta simples para estratificação de risco e auxílio à decisão sobre imunossupressão
A relação entre obesidade, síndrome cardiometabólica e progressão da DRC nunca esteve tão clara. O artigo recente do Clinical Kidney Journal aprofunda essa interseção e reposiciona os agonistas do receptor de GLP-1 como ferramentas estruturais no cuidado renal. Para o nefrologista, o impacto é direto: estamos diante de uma classe que muda risco, desfecho e trajetória clínica.
📚 **Referência**: Abasheva D, Fernandez-Fernandez B, Ortiz A. Clinical Kidney Journal. 2024 [**[link](https://watermark02.silverchair.com/sfae296.pdf?token=AQECAHi208BE49Ooan9kkhW_Ercy7Dm3ZL_9Cf3qfKAc485ysgAAA2QwggNgBgkqhkiG9w0BBwagggNRMIIDTQIBADCCA0YGCSqGSIb3DQEHATAeBglghkgBZQMEAS4wEQQM7q86_t-c1GntUdhpAgEQgIIDFzQMeC3YsrzAuTemdQok0IOcqf04LdwUYWR09cRzLqXkmsj_clV5_l1OaLjWplZs5VneHzKFy_tRGjrv8DIviiH7yZJ0FlLYpGckRgv2dcNY8HKzZfVwrwSNlcSEcyl6f6ILX-NaMZQChHJj6vcQUJYwKJ7iu7RW9efMuBJdkpJS6V2-PMpeZRcL4xtVdMdWCpzR-qUMRt-e95ZJcTLDniNjDXII7J-6fRZKNV2CD2GGF-Vk-QAnuUgMIoI9WFaVoPRMjjXfS-6CdiNq3525osCSvKILfr-AJeLf39lN5qHVlCUbmTl_gIWEDBPNZuggkiiU-0xSAbctcRAZmOC0vWwZ1QtYUcpUmxr68-BMInBc0fQ4xM8g0LFFxvWH7evhQ95Z8SwmDUzaekhsyrQ6dP-R_P4OaiibApjlwONEZzN8psnHDEB6AyVvcN3m5_tbj7rSupI7oalv33DA0x3tEfYuM_WB52UxX5XwEDhd2lVivFEAlOOWfEpTlEhT03RZEQlcbQp4F0iaM6F0HGexuvi6e62SL2LThAVGWXDXBNnBJn843HYddfCsMJ80zVoTL25Ai1SKsDIUHq9sfoxfamfnaXSgnDl7PKzyaWhJwgAem5mWGpq6FBglGkAbAHERQKk1a-lBqZBcO24voBShQlp-7TSKK7eNPXAwx0zmOkx-eJCONaY7SkmKgG-VwP3kXxHts4yBSp3vMOqsnuRAr0GpJWpLrdt4uVEAsSRH8aI_8SGp0EL1oJWxSjuwUYPde3dIyoc1dGR6oRyeryUmxNYJiEPccYehSyVv9qO_YYdg7M-ITr-UcSNTHDVPqjWCMRc2q4xM03qb-m8Ik8a_ZQhOmtzoGH43EHF0MoQyKz4RCVQt9MiGXigKV5vXx4b8sBZ3xYTJcqB-w0IUYXZZn5EcHRCHqK3tu2RzXztDHhJce8Rukm_vnV3GCZeP_rVMsVqv8l_LciJFUV4BMhORcMzVTNbUsYeo85VcFIBC5UTTPMdtad56lRJ70BCB7-w6qFGLELgyl6YQPmhRDTUq3pke0YvkxLRI)**]
##### **Obesidade e DRC: fisiopatologia que importa no consultório**
O artigo descreve a obesidade como um fator causal independente para DRC. O impacto ocorre por múltiplas vias:
* Hiperfiltração inicial, seguida de aumento da pressão glomerular.
* Lipotoxicidade renal sustentada.
* Inflamação crônica de baixo grau.
* Aumento da albuminúria como marcador precoce de dano.
* Potencial contribuição direta para glomerulopatias secundárias (ex.: obesidade-related FSGS)
Somado a isso, o conceito de síndrome cardiorrenal-metabólica (CKM) integra obesidade, diabetes, DAC e DRC num espectro contínuo. Para o nefrologista, isso significa enxergar o peso excessivo como alvo terapêutico — não apenas como comorbidade.
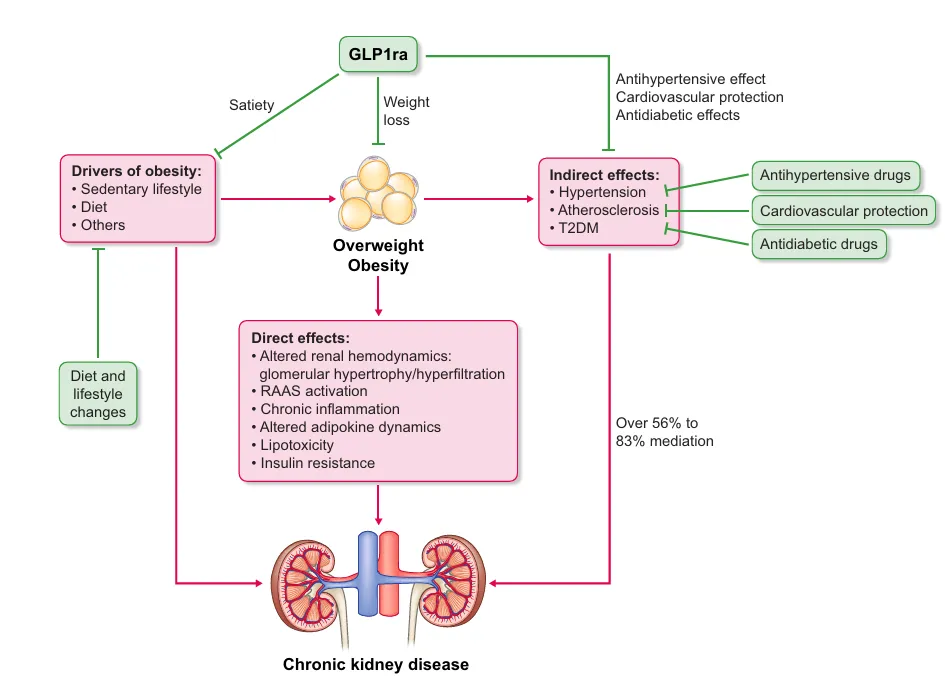Figura 1. Obesidade como fator independente de risco para DRC
##### **Onde entram os AR-GLP-1 nesse cenário?**
A revisão destaca três pilares:
* **Efeito metabólico profundo**: perda de peso sustentada, melhora glicêmica, redução da inflamação.
* **Efeito hemodinâmico renal**: menor pressão intraglomerular e menor hiperfiltração.
* **Efeito cardiorrenal integrado:** redução de eventos cardiovasculares e estabilização da TFG em análises pós-hoc de SUSTAIN e PIONEER.
Esses mecanismos explicam por que a classe começou a extrapolar o rótulo “antidiabético” e ocupar um espaço central na proteção renal.
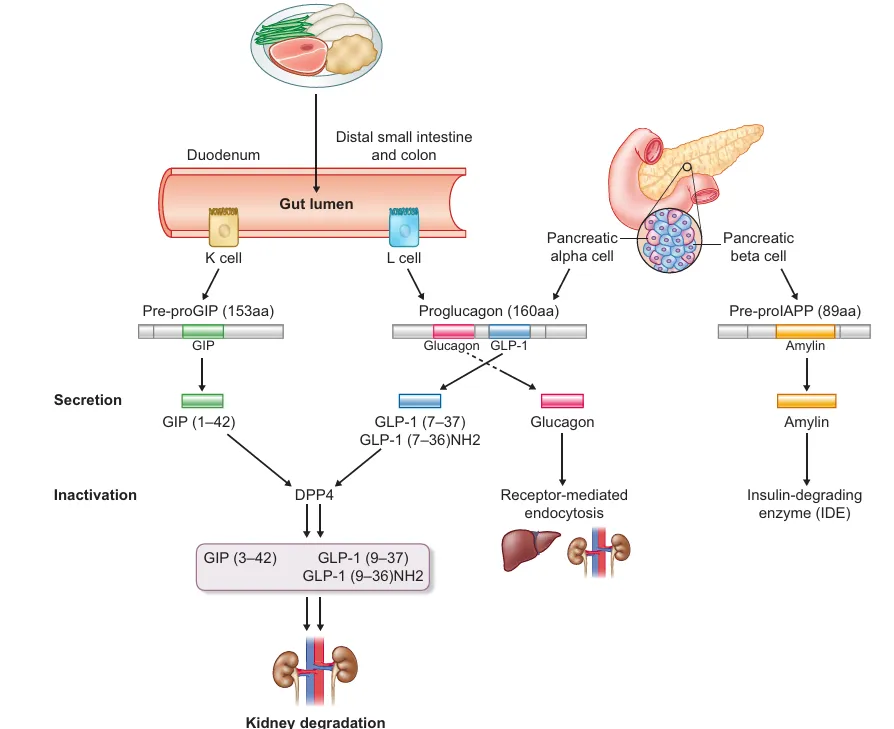Figura 2. Fisiologia das incretinas GIP e GLP-1
**Evidências por molécula: quais dados importam mais?**
**Liraglutida**
Mostrou redução de eventos cardiovasculares e melhora de marcadores renais (LEADER). É a molécula com mais tempo de uso e segurança consolidada, embora com perda de peso mais modesta.
**Semaglutida**
O destaque principal do artigo. Apresenta:
* Perda de peso mais robusta.
* Redução consistente de albuminúria.
* Trajetória de TFG mais estável em pacientes de alto risco.
* Evidência de benefício mesmo sem diabetes, com base em estudos de obesidade (STEP, SELECT).
O artigo reforça que semaglutida deve ser considerada não só para controle metabólico, mas como estratégia de proteção cardiorrenal.
**Tirzepatida**
Combinando mecanismos de GIP + GLP-1 (“twincretin”), oferece perda de peso ainda maior e melhora mais intensa de HDLc, PA e resistência insulínica. Há sinais de benefício renal precoce, com dados promissores em análises pós-hoc de SURPASS-4.
***
##### **KDIGO 2024: o novo papel da perda de peso na DRC**
As diretrizes posicionam a obesidade não apenas como fator modificável, mas como alvo central de intervenção. O artigo resume as recomendações:
* Pacientes com DRC e IMC elevado têm indicação de tratamento que vá além de estilo de vida.
* RA GLP-1 surgem como terapia de primeira linha quando o objetivo é perda de peso significativa, há necessidade de redução de albuminúria, existe risco cardiovascular elevado, ou quando há diabetes fora da meta.
* A classe se integra ao tripé iSGLT2 + bloqueio do SRAA + GLP-1 RA, cada um atuando em eixos complementares da DRC.
***
##### **Como prescrever na prática nefrológica?**
**Quando considerar prioritariamente**
* DRC com albuminúria persistente.
* Obesidade associada à hiperfiltração ou FSGS secundária.
* DRC + DM2 com HbA1c elevada ou risco CV alto.
* Pacientes sem diabetes, mas com sobrepeso/obesidade e DRC inicial ou progressiva.
* Pacientes com limitação ao uso de metformina ou insulina.
**Vantagens na DRC**
* Não exige ajuste de dose até estágios avançados.
* Baixo risco de hipoglicemia (exceto quando combinado com sulfonilureias/insulina).
* Benefícios sustentados em peso, PA, inflamação e albuminúria.
* Potencial para retardar progressão em pacientes obesos mesmo sem DM.
###### **Quando ter cautela**
* Perda de peso excessiva em pacientes frágeis.
* Náuseas persistentes e risco de desidratação.
* Sarcopenia.
* DRC terminal em hemodiálise (uso possível, mas evidência limitada; monitorar tolerância GI).
***
###### **Mecanismos de proteção renal resumidos**
* Redução da inflamação sistêmica e local.
* Redução da glomerulopatia induzida por obesidade.
* Menor albuminúria independente da glicemia.
* Menor pressão intraglomerular.
* Trajetória de TFG mais estável em indivíduos de alto risco.
###### **Conclusão**
Os análogos dos receptores GLP-1 deixaram definitivamente de ser “remédios de diabético”. Tornaram-se ferramentas cardiorrenais com impacto direto na progressão da DRC e no risco cardiovascular, especialmente quando o excesso de peso faz parte da história. O nefrologista que ignora essa classe perde uma oportunidade terapêutica valiosa. Erros comuns incluem subutilizar a terapia em pacientes sem DM, suspender por efeitos GI manejáveis e negligenciar o potencial de mudança de trajetória na DRC inicial.
