
Hiperaldosteronismo primário no Brasil: o que você realmente não pode esquecer
Hiperaldosteronismo primário, como fazer rastreio e diagnóstico

Pseudo-hiperaldosteronismo induzido por alcaçuz: uma causa subestimada de hipertensão e hipocalemia
Baixa resposta a eritropoetina e risco cardiovascular: o que muda na prática do nefrologista?
Hiponatremia Associada ao Uso do Trimetoprim
Baxdrostat em Hipertensão não Controlada e Resistente: Uma Nova Fronteira Terapêutica

Hipertensão resistente, o que o nefrologista não pode esquecer?
> **Referências**:
> • Diretriz Brasileira de Hipertensão Arterial – 2025. Arq Bras Cardiol. 2025.
> • Young WF Jr. Diagnosis of Primary Aldosteronism. UpToDate, 2025.
***
Imagine o caso… Homem de 49 anos, hipertenso há 10 anos. Em uso de losartana 100 mg, anlodipino 10 mg e clortalidona 25 mg.
PA no consultório: 168x96 mmHg. MAPA confirma média elevada nas 24h.
Potássio: 3,6 mEq/L.
TFGe normal.
**Você pensa: “Isso é hipertensão prinária resistente”.**
Mas será mesmo resistência… ou estamos diante de um hiperaldosteronismo primário (HAP) que passou despercebido?
***
## **1️⃣ No Brasil, quando devemos suspeitar?**
A diretriz brasileira é clara: pensar em HAP principalmente em:
1. Hipertensão resistente (PA fora da meta com 3 drogas incluindo diurético)
2. Hipertensão refratária
3. Hipertensão + hipopotassemia (mesmo leve)
4. Presença de nódulo adrenal
5. Hipertensão grave ou de difícil controle sem explicação
E atenção: **hipocalemia não é obrigatória**. A maioria dos pacientes pode ter potássio normal.
Quantos pacientes você já rotulou como “difíceis” sem investigar isso??
***
## **2️⃣ Fisiopatologia prática: o que acontece de verdade?**
O mecanismo clássico do HAP:
* Produção autônoma de aldosterona
* Retenção de sódio e água
* Expansão volêmica
* Supressão da renina
**O padrão laboratorial típico**:
👉 Aldosterona inadequadamente elevada
👉 Renina suprimida
Esse “status de hiperaldosteronismo” também aparece como mecanismo central na hipertensão resistente.
Ou seja: nem todo resistente tem HAP clássico, mas todo HAP é volume-dependente.
***
## **3️⃣ Renina: atividade plasmática vs concentração direta**
Aqui está um ponto crítico na prática brasileira.
**Existem dois métodos**:
🔬 Atividade Plasmática de Renina (APR)
* Mede a capacidade funcional da renina de gerar angiotensina I
* Unidade: ng/mL/h
* Reflete atividade do sistema
🧪 Concentração Direta de Renina (CDR)
* Mede a quantidade de renina circulante por imunoensaio
* Unidade: mUI/L (ou semelhante)
* Não mede atividade, apenas concentração
## **📌 Por que isso importa?**
Porque os valores de corte da relação aldosterona/renina são diferentes para cada método.
Erro comum:
Usar ponto de corte clássico da APR em exames feitos por concentração direta…
Antes de interpretar a relação, você sabe qual método o seu laboratório usa?? Fique atento a isso!
***
## **4️⃣ Como rastrear corretamente?**
Coleta ideal:
* Pela manhã
* Paciente sentado
* Potássio previamente corrigido
* Preferencialmente sem espironolactona (se possível)
**O que procurar?**
* Renina suprimida
* Aldosterona ≥ 10 ng/dL (como referência prática em muitos cenários)
Mais importante que a relação isolada é o contexto:
Aldosterona “inadequadamente alta” para aquela renina.
Não é só matemática. É fisiologia!
***
## **5️⃣ Medicamentos precisam ser todos suspensos?**
Na vida real brasileira, suspender tudo é inviável.
Alguns pontos práticos:
* IECA/BRA aumentam renina
* Diuréticos aumentam renina
* Espironolactona interfere fortemente (ideal suspender se possível)
Mas se a renina estiver claramente suprimida, mesmo sob medicação, isso já é altamente sugestivo.
Eu tive um professor que dizia que o uso de IECA/BRA ou diuréticos ‘sensibiliza’ o rastreio. Se, mesmo com essas medicações — que fisiologicamente deveriam elevar a renina — ela permanece suprimida, isso se torna um forte indício de hiperaldosteronismo.
**Não deixe a perfeição laboratorial impedir o raciocínio clínico!!!**
***
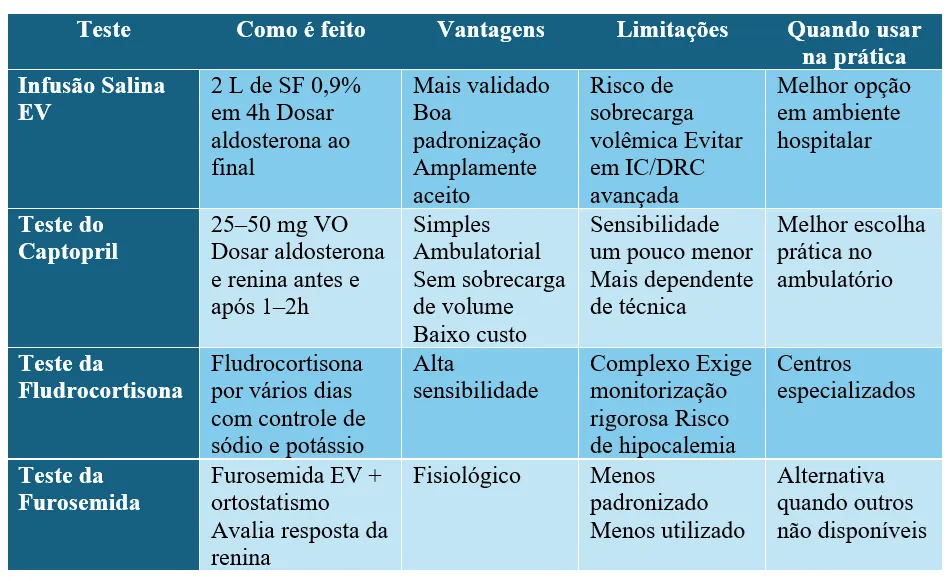
## **6️⃣ Teste confirmatório: quando fazer?**
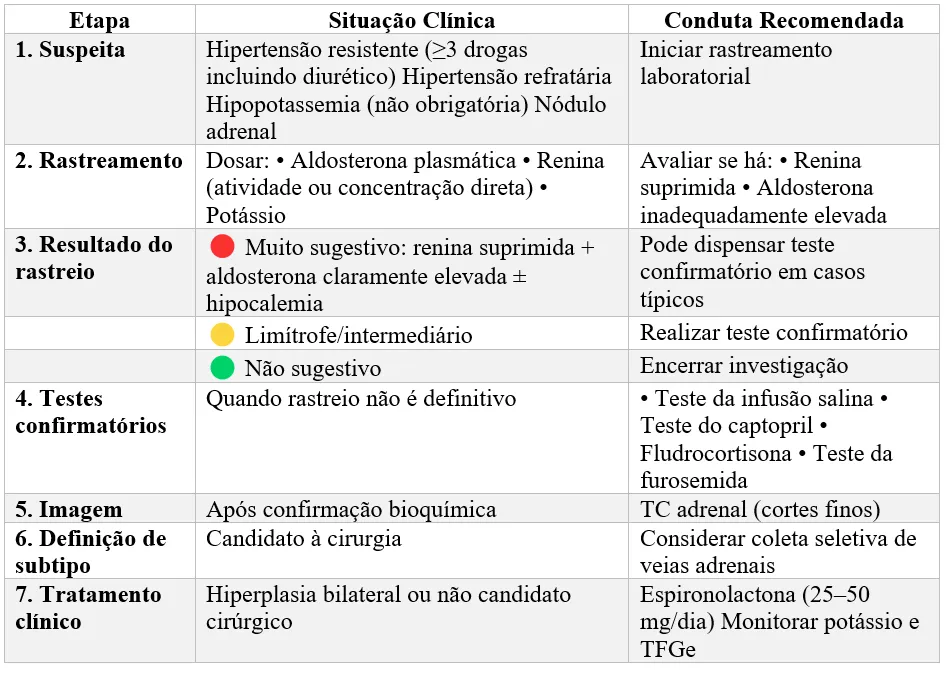
Indicados quando o rastreio é intermediário.
Opções disponíveis:
1. Teste da infusão salina
2. Teste do captopril
3. Teste da fludrocortisona
4. Teste com furosemida
Mas em casos clássicos (hipocalemia espontânea + renina suprimida + aldosterona elevada), muitas vezes o diagnóstico já está praticamente definido.
***
## **7️⃣ E o tratamento?**
Na hipertensão resistente, a espironolactona é o quarto medicamento preferencial.
Doses usuais: 25–50 mg/dia.
Monitorar:
* Potássio
* TFGe
Cautela se TFGe < 30 mL/min/1,73m².
**Se intolerância**:
* Eplerenona
* Amilorida (dependendo da disponibilidade)
Pergunta importante:
Quantos pacientes melhoram com espironolactona e nunca tiveram investigação formal para HAP?
***
## **8️⃣ Por que isso importa para o nefrologista?**
Porque o HAP:
* Aumenta risco de fibrilação atrial
* Aumenta risco de AVC
* Promove fibrose miocárdica
* Aumenta proteinúria
* Acelera dano renal
E tudo isso independente da pressão arterial.
Não é apenas sobre números de PA.
É sobre risco cardiovascular e renal aumentado.
***
📌 O que você não pode esquecer
✔ Hipocalemia não é obrigatória
✔ Sempre confirmar hipertensão resistente com MAPA/MRPA
✔ Dosar aldosterona + renina
✔ Saber qual método de renina está sendo usado
✔ Não aplicar ponto de corte errado
✔ Espironolactona é central no manejo
✔ Pensar em HAP antes de rotular como “difícil controle”
***
## **🎯 Mensagem final do NefroAtual**
No Brasil, hiperaldosteronismo primário ainda é subdiagnosticado.
A diretriz nacional já deixou claro o papel do status de hiperaldosteronismo na hipertensão resistente. As atualizações internacionais reforçam que devemos rastrear mais — e melhor.
A pergunta provocativa é:
Você está interpretando a relação aldosterona/renina com segurança…
ou está tratando hipertensão resistente sem saber qual é o mecanismo por trás?
E mais importante:
quantos dos seus pacientes poderiam estar curáveis — e ainda não foram investigados?
Hiperaldosteronismo primário no Brasil: o que você realmente não pode esquecer
