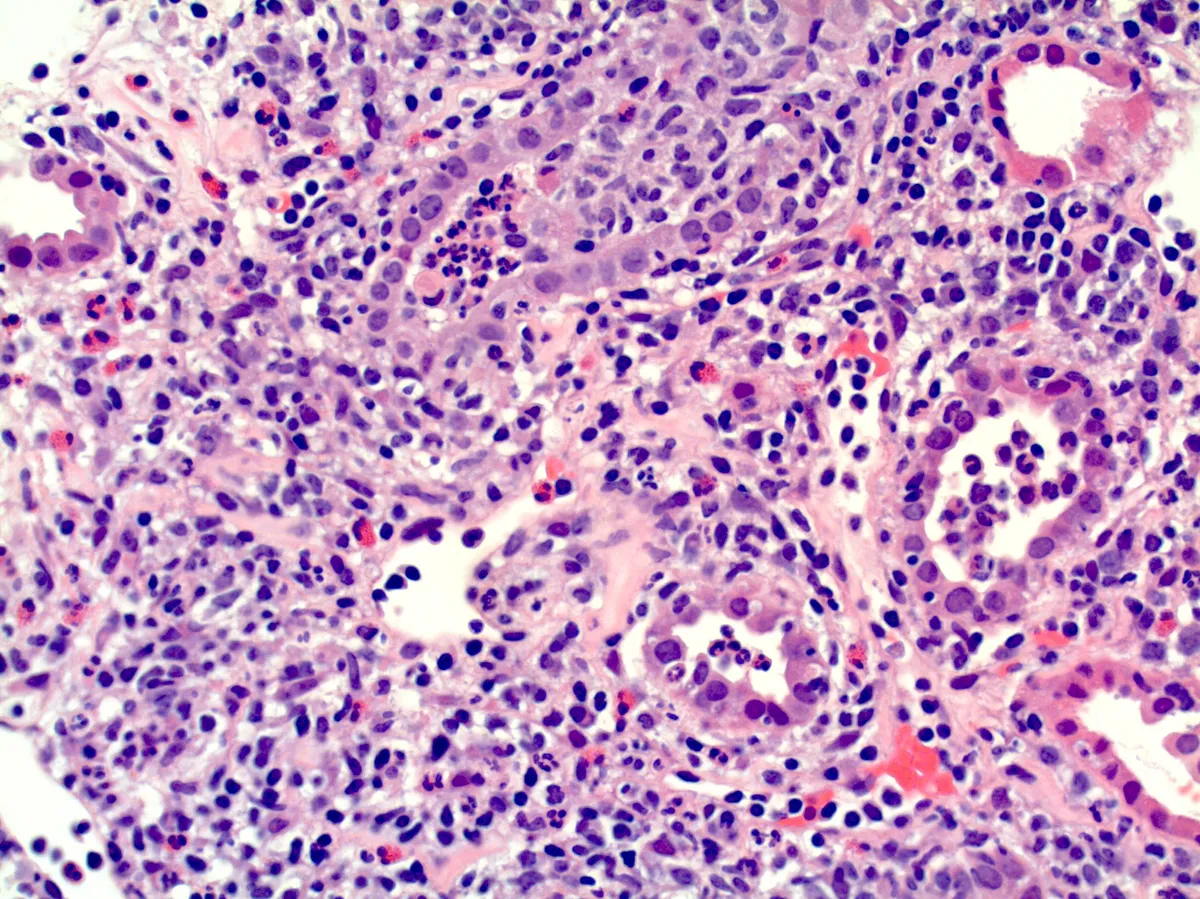
IRA por NTA associada a suplemento de levedura de arroz: as vezes o "natural" não é seguro

Piora de função renal após troca valva aortica

Calcifilaxia: o que realmente muda sua prática no diagnóstico e manejo?

Dor lombar súbita e hipotensão: quando pensar em hemorragia renal espontânea?

DRC indeterminada ou você esqueceu de fazer o básico? Veja tudo aqui
Hipercalciúria: como investigar de forma prática no consultório nefrológico
Caso clínico para abrir a discussão:
Imagina o seguinte: mulher de 65 anos, sem doença renal prévia, chega com uma creatinina que subiu de 1,1 para 2,9 mg/dL em duas semanas. Sem edema, sem hematúria, sem proteinúria nefrótica. Só uma leucocitúria estéril e persistente.
Histórico recente de uso de omeprazol e amoxicilina.
Você já retirou as drogas suspeitas há uma semana... mas a creatinina segue em 2,8.
Biópsia renal: infiltrado intersticial mononuclear denso com eosinófilos e sem fibrose significativa.
E aí? Já inicia o corticoide ou esperamos mais?? Que dose usar? Por quanto tempo?
##### Primeiro, quando pensar em usar corticoide na NIA?
Vamos direto ao ponto! Você deve pensar em usar corticoide quando:
1. A causa foi retirada há pelo menos 3–5 dias, e não há sinal de melhora funcional.
2. A função renal segue piorando ou estacionou em níveis abaixo dos de base…
3. A biópsia mostra inflamação ativa, com pouco ou nenhum grau de fibrose.
4. O paciente não está com infecção ativa ou descompensação clínica que contraindique imunossupressão (nesse caso precisa individualizar e avaliar o contexto clínico!)
Agora, se a creatinina começou a melhorar só com a suspensão da droga — ótimo! Nada de prednisona por enquanto. Só observação e suporte.
##### Quando devemos evitar corticoide?
* Pacientes com fibrose intersticial extensa na biópsia
* NIA com evidência de infecção ativa (não controlada)
* Casos com melhora espontânea rápida após suspensão da droga
* Paciente frágil, com risco alto de complicações da imunossupressão
##### Tá certo. Optei por fazer o corticoide, como começar o tratamento na prática?!
Se o caso for moderado a grave:
* Prednisona 1 mg/kg/dia (máximo 60–80 mg/dia)
Durante 2 a 3 semanas na dose cheia, depois desmame progressivo por 4–6 semanas.
Ou seja, um tratamento de 6 a 8 semanas no total.
###### Se o paciente estiver com TFGe <20 mL/min ou até em diálise (reversível):
* Pode iniciar com pulsoterapia EV com metilprednisolona 500 a 1000 mg/dia por 3 dias, seguida de prednisona oral como acima.
##### Monitorar o quê? O que você já sabe…
* Pressão arterial
* Glicemia
* Infecção (pneumonia, candidíase, herpes, etc)
* Efeitos adversos de corticoide prolongado (psiquiátricos, osteoporose, insônia, ganho de peso)
##### Dica prática!
Quanto antes o corticoide for iniciado após a identificação de NIA sem fibrose (idealmente nas primeiras 2 semanas de lesão renal), maior a chance de recuperação completa da TFGe!
##### Mas qual é a evidência para isto?
A verdade é que: não temos ensaios clínicos randomizados de peso, mas temos boas séries de casos, estudos retrospectivos e uma coorte prospectiva em andamento (PRAISE trial).
Aqui vão algumas referencias que podem ajudar:
1. González et al., 2008: estudo espanhol mostrou maior recuperação de TFGe nos pacientes que usaram esteroide após NIA por droga.
2. Prendecki et al., 2018: em 187 pacientes, esteroide precoce se associou com maior TFGe em 1 ano e menor progressão para DRC.
3. Mandarapu et al., 2019 (Índia): pulso de metilprednisolona seguido de prednisona oral resultou em 47% de recuperação completa da função renal em 1 ano.
4. Revisão sistemática (Quinto et al., 2019): incluiu 8 estudos, metade mostrou benefício do esteroide, metade foi inconclusiva.
5. Kidney360 debate, 2022: mostra a controvérsia entre os que defendem uso precoce e os que acham que é melhor evitar pela falta de evidência robusta.
6. PRAISE trial (em andamento): estudo randomizado que deve ajudar a definir o papel dos corticoides na NIA induzida por drogas.
##### Conclusão prática do NefroAtual
Se a creatinina está subindo, a droga suspeita já foi suspensa, e a biópsia mostra inflamação ativa sem fibrose... Não perca tempo! O corticoide pode evitar a evolução para DRC e até tirar o paciente da diálise!
Mas corticoide não é inócuo... Avalie risco-benefício individualmente e sempre monitore efeitos adversos com cuidado.
E você? Já pegou um caso assim? Usou corticoide cedo ou preferiu esperar? Conta pra gente!
##### Referências
1. González E, et al. Kidney Int. 2008;73(8):940-946.
2. Prendecki M, et al. Clin J Am Soc Nephrol. 2018;13(12):1851–1858.
3. Mandarapu S, et al. Saudi J Kidney Dis Transpl. 2019;30(1):157–165.
4. Quinto LR, et al. Intern Med J. 2019;49(5):562–569.
5. Krishnan N, Donati M. Kidney360. 2022;3(8):1293–1297.
6. Mose FH, et al. BMC Nephrol. 2021;22:161. (PRAISE trial protocol)