Qual anti-hipertensivo escolher para reduzir a hipotensão intradialítica?
Baixa resposta a eritropoetina e risco cardiovascular: o que muda na prática do nefrologista?

Hipertensão resistente, o que o nefrologista não pode esquecer?

Hipertensão resistente em Diálise
Inibição da Aldosterona, quanto mais melhor? Baxdrostat para Hipertensão Resistente
Há benefícios em realizar exercícios durante as sessões de hemodiálise?
Alterações Eletrolíticas Induzidas por Inibidores de Checkpoint
Referência: Choosing the right antihypertensive drug to avoid intradialytic hypotension, CKJ, 2025 [**[link](https://academic.oup.com/ckj/article/18/Supplement_2/ii47/8284993#google_vignette)**]
###### **Caso clínico para começar**
Você está no plantão da HD.
Paciente de 68 anos, diabético, em hemodiálise há 6 meses, com HAS difícil no pré-HD. Usa carvedilol + losartana. Nas últimas semanas, tem feito hipotensão intradialítica frequente, com náuseas, câimbras e queda da pressão para 80–85 mmHg no final da sessão.
Ultrafiltração não parece exagerada, dialisato ok, peso seco revisado…
###### **A pergunta que fica é: será que o problema é o remédio anti-hipertensivo?**
Existe alguma classe que aumenta — ou diminui — o risco de hipotensão intradialítica (HID)?
###### É exatamente isso que este artigo tenta responder.
###### **Por que a hipotensão intradialítica é tão importante?**
Você já sabe, mas vale reforçar:
• A HID ocorre em 10–30% das sessões de HD
• Está associada a:
* Isquemia miocárdica e cerebral
* Pior qualidade de vida
* Falência de acesso
* Aumento de mortalidade
Ou seja, não é um “efeito colateral menor” da diálise.
###### **Os anti-hipertensivos realmente influenciam a HID?**
Sim — e provavelmente mais do que a gente imaginava.
O problema é que não temos ensaios clínicos randomizados desenhados para HID como desfecho.
Então, os autores usaram uma estratégia moderna e cada vez mais relevante: emulação de ensaio clínico (target trial emulation) com dados do mundo real.
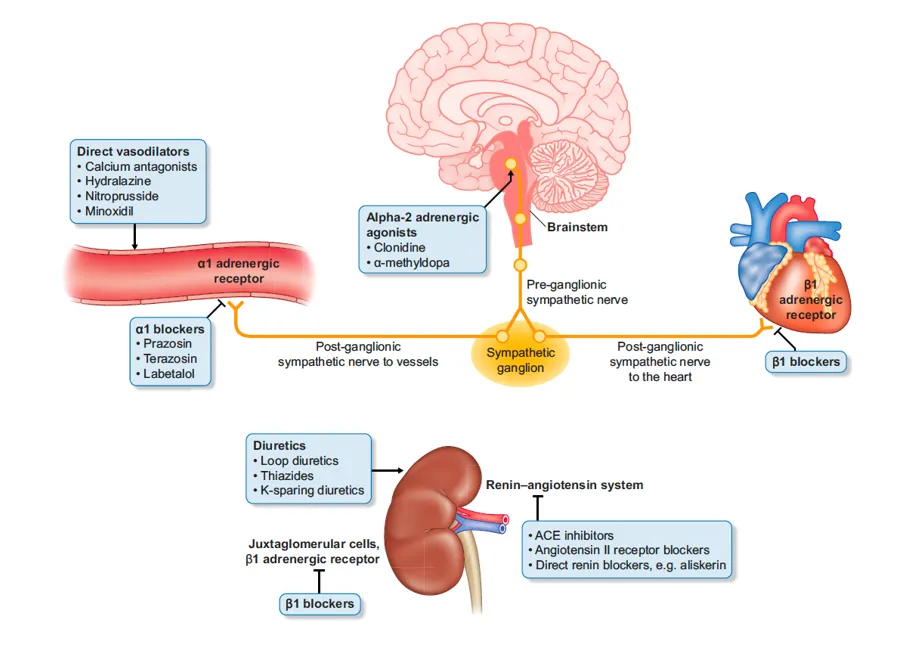**Figura 1. **Principais locais de ação farmacológica dos medicamentos anti-hipertensivos. Esses locais incluem os receptores adrenérgicos (α1 e β1), os gânglios simpáticos e os nervos que se conectam ao coração e aos vasos sanguíneos. Estão representados fármacos como os betabloqueadores, os bloqueadores α1 (por exemplo, prazosina, terazosina e labetalol), os diuréticos e os vasodilatadores diretos (por exemplo, bloqueadores dos canais de cálcio e hidralazina). A figura também destaca o papel do tronco encefálico, dos agonistas α2-adrenérgicos (por exemplo, clonidina) e do sistema renina–angiotensina, incluindo os IECA e os BRA. As células justaglomerulares e sua interação com os receptores β1-adrenérgicos são ilustradas para demonstrar o efeito redutor de renina dessas medicações.
###### **Como foi o estudo que embasa o artigo?**
• Base de dados: EuCliD (Fresenius NephroCare – Europa)
• Pacientes: 4.072 pacientes incidentes em HD
• Estratégia: pacientes iniciando monoterapia anti-hipertensiva
• Classes comparadas:
* Bloqueadores de canal de cálcio (BCC)
* Betabloqueadores e alfa-betabloqueadores
* IECA / BRA
* Diuréticos
• Desfecho: hipotensão intradialítica (PAS < 90 mmHg)
Os BCCs foram usados como grupo de referência.
###### **Qual classe teve menor risco de hipotensão intradialítica?**
Bloqueadores de canal de cálcio (BCC)
**Eles apresentaram:**
• Menor incidência de HID
• Menor risco ajustado quando comparados a todas as outras classes
**Esse efeito foi consistente independentemente de:**
• idade
• sexo
• presença de insuficiência cardíaca
• diabetes
• pressão pré-diálise
• temperatura do dialisato
###### **Quais classes aumentaram mais o risco de HID?**
Aqui está o ranking prático que você pode levar direto para a clínica:
###### **Maior risco**
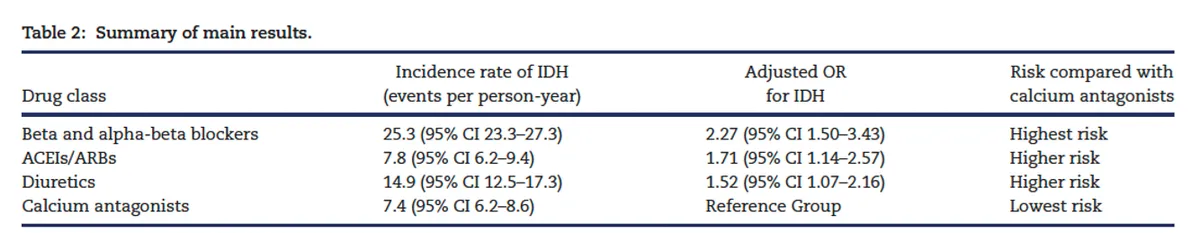
**Betabloqueadores e alfa-betabloqueadores**
• OR ≈ 2,27
• Incidência: 25,3 eventos/pessoa-ano
• Mecanismo: redução da FC e da contratilidade → resposta cardiovascular prejudicada durante UF
###### ** Risco intermediário**
IECA / BRA
• OR ≈ 1,71
• Vasodilatação sistêmica pode atrapalhar a compensação hemodinâmica
Diuréticos
• OR ≈ 1,52
• Principalmente em pacientes com diurese residual → depleção intravascular
###### **Menor risco**
Bloqueadores de canal de cálcio
• Incidência: 7,4 eventos/pessoa-ano
• Melhor estabilidade pressórica durante a HD
**Isso significa que devo suspender betabloqueador de todo paciente em HD?**
Não é tão simples!
O artigo não diz para “abolir” classes, mas sim para individualizar:
• Paciente com HID recorrente → repensar betabloqueador como primeira escolha
• Paciente com DAC, IC ou arritmia → o benefício cardiovascular ainda pesa
• Estratégias possíveis:
* Reduzir dose
* Ajustar horário (pós-HD) - eu uso essa
* Trocar a classe quando possível
* Priorizar BCC quando HID é o grande problema
###### **E quanto à farmacocinética e dializabilidade?**
Outro ponto forte do artigo:
• Muitos betabloqueadores (atenolol, metoprolol) são dialisáveis
• IECA em geral são dialisáveis (exceção: fosinopril)
• BCCs não são dialisáveis → níveis mais estáveis durante a sessão
Isso ajuda a explicar por que os BCCs se comportam melhor na prática.
Insight prático do NefroAtual
Em paciente em HD com hipotensão intradialítica frequente, antes de culpar só a UF ou o peso seco, olhe com carinho para o anti-hipertensivo.
**Se a HAS permitir:**
• Bloqueador de canal de cálcio pode ser a classe mais “amigável” à diálise
• Betabloqueadores, IECA/BRA e diuréticos exigem mais vigilância
###### **Mensagem final do NefroUpdates**
1. Hipotensão intradialítica não é inevitável — muitas vezes ela é iatrogênica…
2. Este trabalho mostra que a escolha do anti-hipertensivo faz diferença real, mensurável e clinicamente relevante.
E você? Já parou para trocar a classe do anti-hipertensivo pensando especificamente na HID?
Ou ainda trata a hipotensão intradialítica só ajustando UF e soro? Comenta aqui
